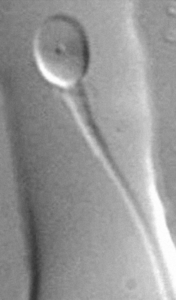
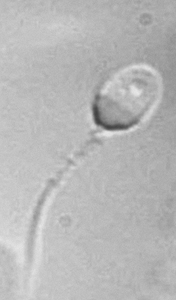
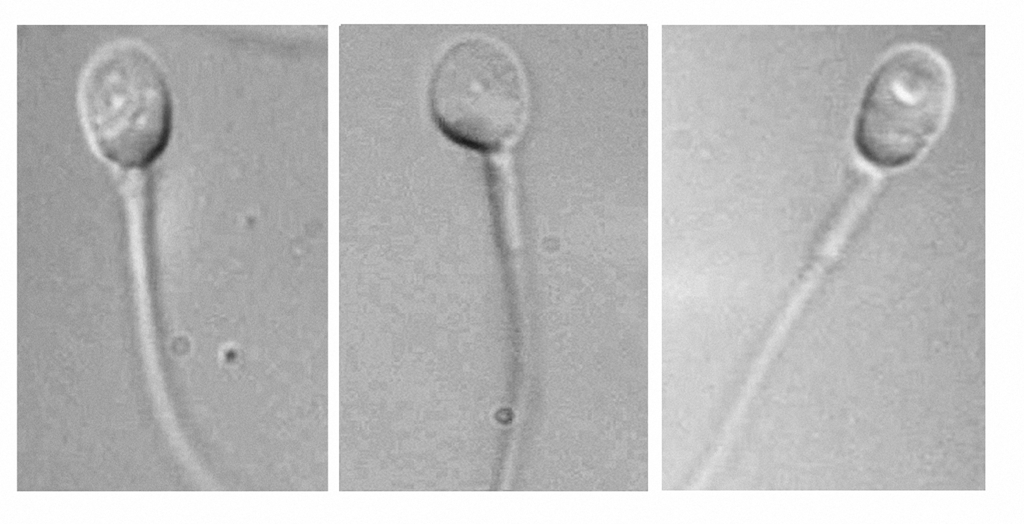
Questa nuova metodica diagnostica per la valutazione del liquido seminale consente la rilevazione di alcune caratteristiche ultrastrutturali dello spermatozoo non evidenziabili con un comune spermiogramma. A tale scopo vengono presi in esame 150 spermatozoi per analizzarne le dimensioni e la morfologia con un sistema ad alto ingrandimento (6600x).
La MSOME ci consente di effettuare una valutazione rigorosa delle alterazioni morfologiche dell’ultrastruttura interna dello spermatozoo, misconosciute allo “spermiogramma classico” (vescicole e vacuolizzazioni della testa, alterazioni dell’acrosoma) talvolta presenti anche in spermatozoi dall’aspetto morfologicamente normale, che potrebbero essere causa della formazione di embrioni di qualità scadente, tali da causare il mancato attecchimento o un elevata insorgenza di aborti spontanei.
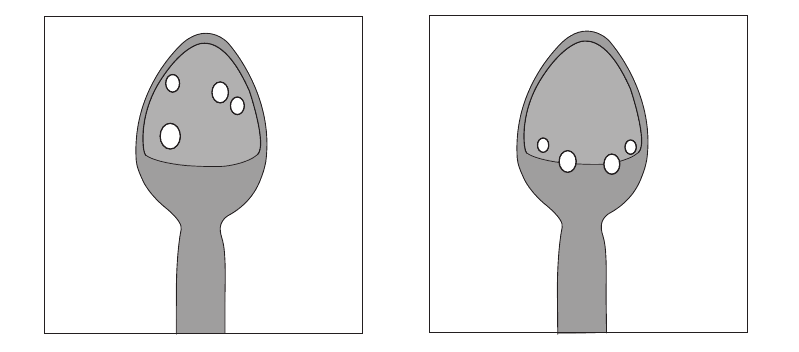
In base alle caratteristiche riscontrate è possibile dividere gli spermatozoi in tre classi:
- 1° scelta: spermatozoi esenti da malformazioni
- 2° scelta: spermatozoi con normale morfologia e vacuolizzazione <15%
- 3° scelta: spermatozoi con lievi alterazioni morfologiche e vacuolizzazione >15%